许多女性认为,自然分娩会导致阴道松弛,因此选择剖腹产来避免盆底肌松弛。但医学研究表明, 剖腹产并非盆底肌损伤的“保护伞” ,孕期及分娩过程中的多种因素仍可能让盆底肌面临损伤风险。了解真相,才能更科学地守护盆底健康。
一、为何选择剖腹产?源于对“松弛”的误解
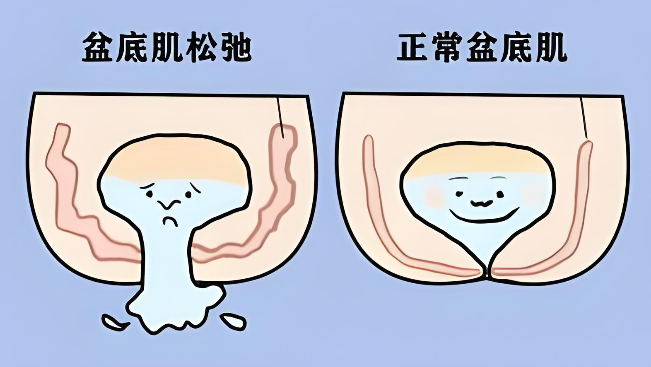
部分女性将阴道松弛与盆底肌损伤划等号,认为自然分娩会直接拉扯盆底肌导致松弛,而剖腹产不经过产道挤压,能“完美避开”这一问题。这种认知忽略了两个关键事实:其一, 阴道松弛只是盆底肌损伤的表现之一 ,并非唯一结果;其二,盆底肌的损伤机制远比“产道挤压”复杂,孕期身体变化已埋下隐患。
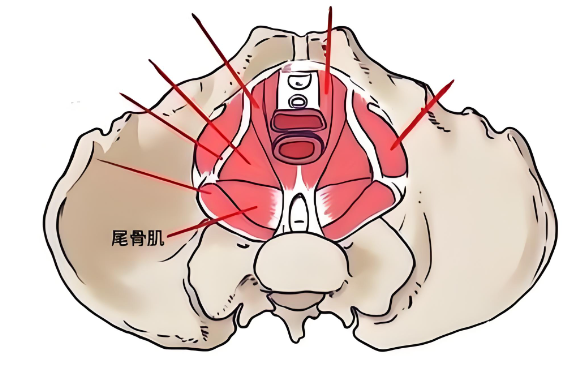
事实上,盆底肌是封闭骨盆底的肌肉群,像一张“吊网”承托着子宫、膀胱、直肠等器官。其健康与否,取决于肌肉的弹性、张力及神经控制能力,而非单一分娩方式。
二、盆底肌损伤的多元诱因:不止于分娩方式
盆底肌损伤的发生是多因素叠加的结果,剖腹产同样无法完全规避以下风险:
1. 孕期激素变化的“隐形冲击”
怀孕后,女性体内雌激素、孕激素水平大幅升高。这类激素会降低盆底胶原纤维的合成效率,同时增加其分解速度,导致盆底结缔组织弹性下降。 从孕早期开始,盆底肌就处于“被削弱”状态 ,与分娩方式无关。
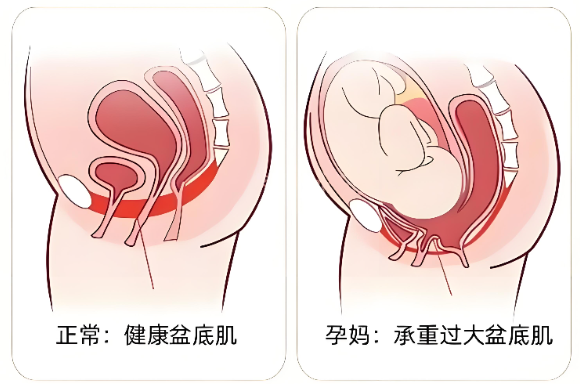
2. 子宫增大的持续压力
随着胎儿发育,子宫体积从孕前的约50克增至足月的1100克以上,重量增加20余倍。增大的子宫会持续压迫盆底肌,使其长期处于拉伸状态。 这种机械性压力在孕中晚期尤为显著 ,即使选择剖腹产,孕期10个月的压迫已足以造成盆底肌慢性损伤。
3. 分娩过程的“最后一根稻草”
对剖腹产而言,虽避免了产道挤压,但手术本身需通过腹部切口取出胎儿,过程中腹压会急剧升高(如屏气用力配合手术),这可能进一步加重盆底肌负担。此外,若孕期已存在盆底肌薄弱, 手术中的体位摆放或麻醉影响也可能间接干扰盆底功能 。
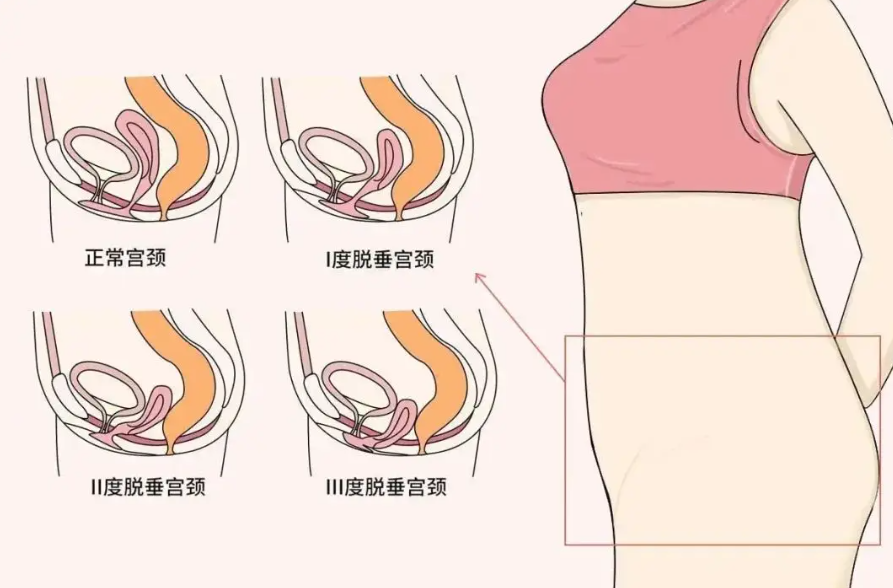
三、剖腹产与自然分娩的盆底肌损伤风险对比
临床数据显示,两种分娩方式的盆底肌损伤率均不容忽视,具体差异可通过下表直观呈现:
| 对比维度 | 自然分娩 | 剖腹产 |
|---|---|---|
| 主要损伤机制 | 产道挤压导致急性拉伸+会阴侧切/撕裂 | 孕期长期压迫+术中腹压骤升 |
| 产后3个月盆底肌力异常率 | 约45%-60% | 约30%-40% |
| 常见并发症 | 压力性尿失禁、盆腔器官脱垂、阴道松弛 | 压力性尿失禁、盆腔器官脱垂、术后尿潴留 |
| 损伤可逆性 | 早期干预可显著改善 | 需更积极修复,因孕期损伤基础更隐蔽 |
可见, 剖腹产仅降低了“急性拉伸”的直接损伤,却未消除孕期积累的慢性损伤 。两类人群均需重视产后盆底康复。
四、科学护盆底:比选分娩方式更重要的事
无论选择何种分娩方式,以下措施都能有效降低盆底肌损伤风险或加速修复:
1. 孕期主动预防
- 控制体重增速 :避免胎儿过大增加子宫压迫,建议孕期增重11-16公斤。
- 坚持凯格尔运动 :孕中期起每日练习收缩肛门及会阴的动作,每次5秒后放松,重复10-15次为一组,每日2-3组。
- 避免久站久坐 :减少长时间保持同一姿势,减轻盆底持续受压。
2. 产后及时评估与干预
产后42天应到医院进行盆底功能筛查,通过压力棒测试、肌电图等明确损伤程度。 轻度损伤可通过电刺激、生物反馈治疗结合家庭训练改善 ;中重度损伤需在医生指导下进行个性化康复方案,必要时联合手术治疗。
3. 长期维护盆底健康
盆底肌如同其他肌肉,需终身养护。建议成年女性 每周进行3-4次盆底肌锻炼 ,避免长期便秘、慢性咳嗽等增加腹压的行为,肥胖者需减重以降低盆底负荷。
选择剖腹产或许能暂时缓解对“松弛”的担忧,却无法真正隔绝盆底肌损伤的可能。盆底肌的健康,始于孕期对身体的觉察,成于产后科学的康复,终于长期的用心维护。 与其纠结分娩方式,不如把精力放在更有意义的盆底肌养护上 ,这才是守护女性健康的核心命题。
- 阴道松弛